Kun vanhusten hoivassa kiire normalisoituu, vastuu hajautuu ja tieto katkeaa, potilas voi ajautua paikasta toiseen — ja lääkitys alkaa paikata järjestelmän puutteita. Kerron, miksi tämä satuttaa minua henkilökohtaisesti.
Uutinen, joka ei yllättänyt — mutta sattui
Helsingin Sanomat kertoi 5.3.2026, että vanhuksille määrätään tarpeettomasti psykoosilääkkeitä, koska muitakaan hoitovaihtoehtoja ei aina ole. Taustalla on tuore tutkimus. Uutinen ei yllättänyt minua. Se sattui. Kerron miksi.
Viiden kuukauden kierre
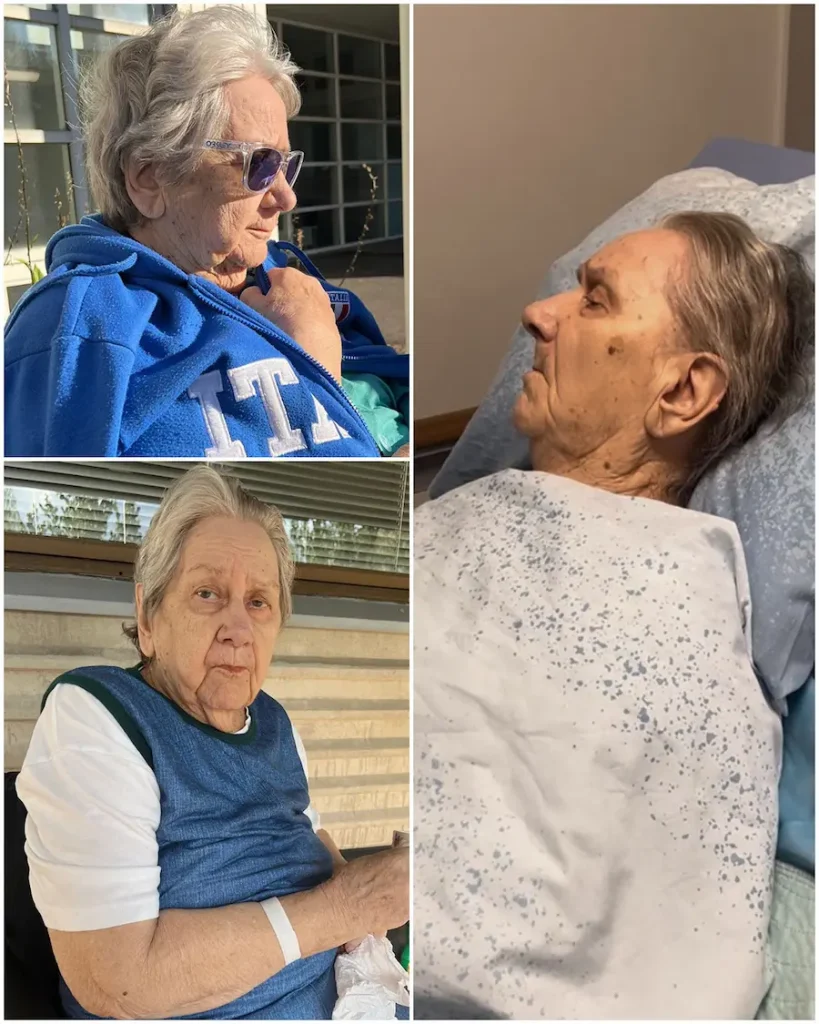
Äitini oli 89-vuotias muistisairas, mutta kotona pärjäävä ihminen. Loppukesällä 2023 hän joutui sairaalaan kohonneiden tulehdusarvojen vuoksi. Ensimmäisenä yönä hän kaatui osastolla, sai lonkkamurtuman ja joutui leikkaukseen. Siitä alkoi viiden kuukauden sairaalakierre, jolta hän ei enää palannut.
Hoitopaikka vaihtui neljä kertaa. Omaisille tieto tuli aina vasta samana päivänä. Kysyin jokaisessa yksikössä arviota kotiutuksesta. Vastaus oli aina sama: ei tietoa. Lääkäri määräsi lääkkeitä useimmiten näkemättä potilasta, hoitajien kirjausten perusteella.
Kuvassa äitini sairaalaan joutuessa (ylhäällä) ja noin 3 kuukauden hoitojakson jälkeen (oikealla)
Kun potilas kirjataan “levottomaksi”
Kun potilas kirjataan “levottomaksi”, taustalla voi olla virtsatieinfektio, nestehukka, kipu, lääkityksen yhteisvaikutus, pelko tai aivoverenkiertohäiriö. Kysyessäni hoitajalta ei ollut tietoa siitä, oliko näitä syitä systemaattisesti selvitetty.
Äitini kunnon laskiessa päivä päivältä selvitin Omakannasta, että äidilleni oli määrätty 13 lääkettä – psykoosi-, mieliala-, kipu- ja unilääkkeitä. Häntä vietiin kuntoutuksen aikana kolme kertaa ambulanssilla päivystykseen voinnin romahtaessa.
“Onko potilas 90-kiloinen mies?”
Äitini kunto meni todella huonoksi. Hän nuokkui vain eikä enää kyennyt kommunikoimaan mitenkään. Pyynnöistä huolimatta en saanut yhteyttä lääkäriin julkiselta puolelta. Otin yhteyttä yksityiseen geriatrian lääkäriin.
Lopulta yksityinen geriatri kysyi lääkelistan nähtyään, onko potilas “90-kiloinen mies”. Lääkeannokset olivat poikkeuksellisen suuria. Epäilty syy voinnin romahtamisen kohdistui lääkityksen aiheuttamaan verenpaineen laskuun.
Lääkkeitä alettiin purkaa. Äitini virkosi ja pystyi taas kommunikoimaan. Mutta liian myöhään. Hän kuoli helmikuussa, viisi kuukautta “hoitoon” pääsyn jälkeen.
Tämä näyttää systeemin epäonnistumiselta
Se, mitä äidilleni tapahtui, näyttää enemmän systeemin epäonnistumiselta kuin yksittäisten virheiden ketjulta. Syy ei missään nimessä ole hoitajien, vaan vika on prosessissa. Hoivayksiköissä näkyy kiireen normalisointi, tiedonkulun katkokset, vastuun hajautuminen ja kokonaiskuvan puute. Kun prosessi ei ole hallinnassa, potilas ajautuu paikasta toiseen – ja lääkitys alkaa paikata järjestelmän puutteita.
Toimiva malli on olemassa — miksi emme skaalaa sitä?
On myös toisenlaisia esimerkkejä. Etelä-Karjalan hyvinvointialueen (ent. Armilan kuntoutuskeskus) geriatrisella osastolla omainen otetaan heti mukaan. Kotiutuspäivä arvioidaan alussa ja etenemistä seurataan päivittäin. Tieto kulkee. Hoitotulokset ja tyytyväisyys ovat huipputasoa. Veroeuroja säästyy ja myös työntekijöiden työtyytyväisyys on korkealla tasolla.
Kysymys kuuluu: miksi emme skaalaa toimivia käytäntöjä koko Suomeen?
Vanhusten hoitoyksiköiden tehtävä ei ole säilöä. Niiden tehtävä on kuntouttaa, palauttaa toimintakykyä ja tukea ihmisarvoista elämää. Kun tähän ei sitouduta, maksajana on potilas.
LÄHTEET:
- Helsingin Sanomat 5.3.2026
- https://www.hs.fi/suomi/art-2000011857504.html
- Oulun yliopisto (tiedote)
- https://www.oulu.fi/en/news/label-use-antipsychotics-common-among-older-adults-finland
- STTinfo (tiedote)
- https://www.sttinfo.fi/tiedote/71828545/psykoosilaakkeiden-off-label-kaytto-yleista-ikaantyneilla?lang=fi&publisherId=57858920








